骨粗鬆症
骨粗鬆症とは、骨がもろくなって骨折しやすくなる病気です。

加齢とともに認めやすくなり病気で、高齢化が進む今日の日常診療で非常によく遭遇する疾患となっています。
骨折してしまうと要介護状態となって、突然これまで通りの日常が送れなくなってしまうことも多く、健康寿命を考えるうえでも重要な疾患のひとつです。
病変こそ「骨」であるものの、薬物療法が中心となる慢性疾患であり、甲状腺・副甲状腺・腎臓といった他の臓器による影響も強く、全身を診る内科的視点が不可欠な疾患です。
本ページでは、骨粗鬆症について内科的な視点から解説します。
骨粗鬆症とは
どんな病気?
骨粗鬆症とは、骨の量や質が低下し、骨がもろくなって骨折しやすくなる病気です。
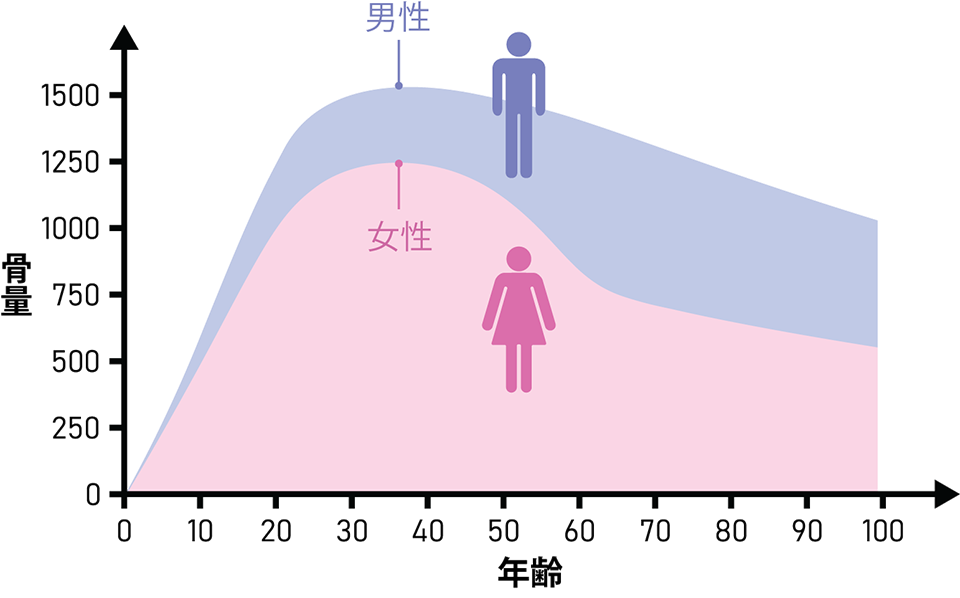
女性は50歳頃から、男性は65歳頃から徐々に進み始めると言われ、国内に1,300万人ほどの骨粗鬆症患者がいると推定されています。
下の図は骨量の推移を表したものです。
どんなメカニズムでおきる?
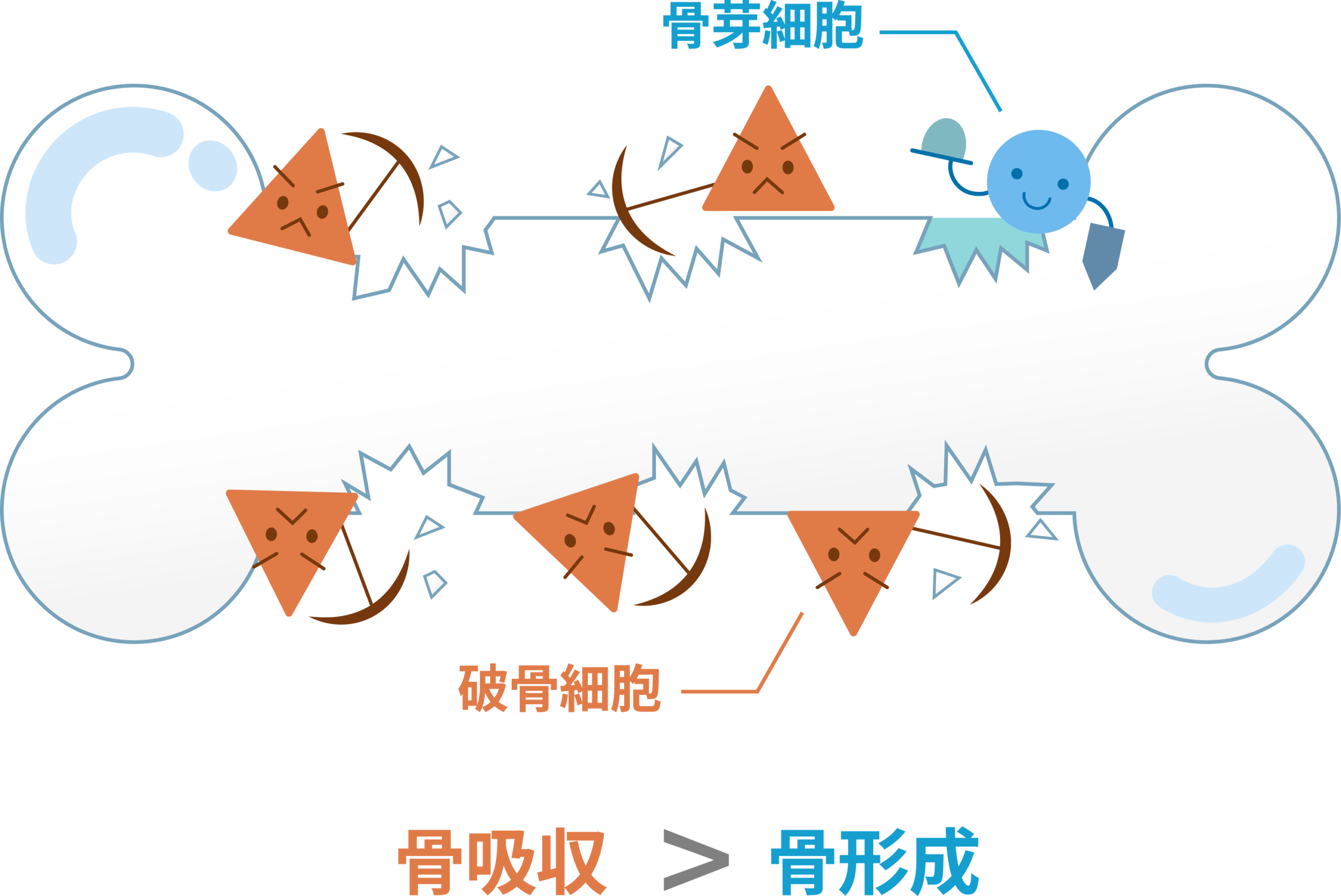
骨は一度できたら出来上がりになるわけではなく、常に作っては壊す「骨代謝」を継続的に行っています。ちなみに、骨を作ることを「骨形成」、骨を壊すことを「骨吸収」といいます。
加齢・ホルモン変化・他の病気などにより、骨形成と骨吸収のバランスが崩れると、骨量が減少して骨粗鬆症になります。
骨粗鬆症になるとなにが困る?
骨粗鬆症では、特に以下の骨折を起こしやすいことが知られています。
これらの骨折自体が問題なのは言うに及ばずですが、高齢者医療に関わる身からは、その後の日常生活への復帰が困難になるリスクについて警鐘を鳴らしたいと思います。
特に高齢者において、骨折による入院生活や、これまで通りの動作が制限されるといった大きな変化は、想像以上のインパクトをもたらします。
その結果として、
などが驚くほど短期間で出現することは決して稀ではありません。
当院が担当させて頂いている施設でも、
というのは、定型的なパターンとさえ言える状況です。
したがって骨粗鬆症は単に骨が脆くなる病気にとどまるものではなく、生活状況を大きく変えるリスクとして捉えるべきものと考えています。
骨にまつわる指標
「骨密度」という言葉に聞き覚えのある方は少なくないと思います。
骨粗鬆症で通院中なら時々計測されますし、メディアでもしばしば使われる言葉です。
ここでは骨粗鬆症にまつわる用語を整理します。
|
|
最も強く骨折リスクと相関します。 |
|
骨量 |
ざっくり言えば骨の総量です。 |
|
骨密度 |
骨に含まれるミネラル…主にカルシウムの密度で、骨強度に最も強く影響を与える骨量と相関します。 |
|
骨質 |
文字通り骨の質を表すもので、骨微細構造、骨代謝回転率、コラーゲンの質、骨の石灰化状態、微小骨折の蓄積といった、様々な要因に規定されています。 |
骨粗鬆症の原因
骨粗鬆症にはいくつかのタイプがあります。
原発性骨粗鬆症
続発性骨粗鬆症
原発性骨粗鬆症
最も多いタイプで、加齢やホルモン変化といった自然経過に伴う骨粗鬆症です。
女性ホルモン(エストロゲン)は骨代謝と深い関連があり、骨形成を促進し、骨吸収を抑制する作用があります。
閉経後に女性ホルモンの分泌が低下すると、それらの作用が弱まるため、骨形成/骨吸収のバランスが骨吸収に傾き、骨量が急速に減少します。
続発性骨粗鬆症
他の病気や薬剤が原因で起こる骨粗鬆症です。
内科ではこのタイプまで目配りし、その原因のマネージメントを含めて包括的に診療可能です。
骨粗鬆症の症状
骨粗鬆症で骨がもろくなっただけで、自覚する症状はありません。
しかし、もろくなった骨が変形・損傷・折れるなどすると症状が出現します。
骨粗鬆症にともなう骨折を脆弱性骨折と呼び、以下の部位に好発します。
足や腕の骨折は「折れた!」と分かりやすいのですが、背骨の骨折は以下のような症状にとどるため、しばしば適切な対処を受けられないままとなっています。
こういった症状は、あくまで進行した骨粗鬆症がもたらした症状であるため、「症状がない=骨粗鬆症ではない」ではない点にご留意下さい。
骨粗鬆症の検査・評価
骨粗鬆症の診療では、診断・病状評価・治療効果判定のために各種検査・評価を行います。
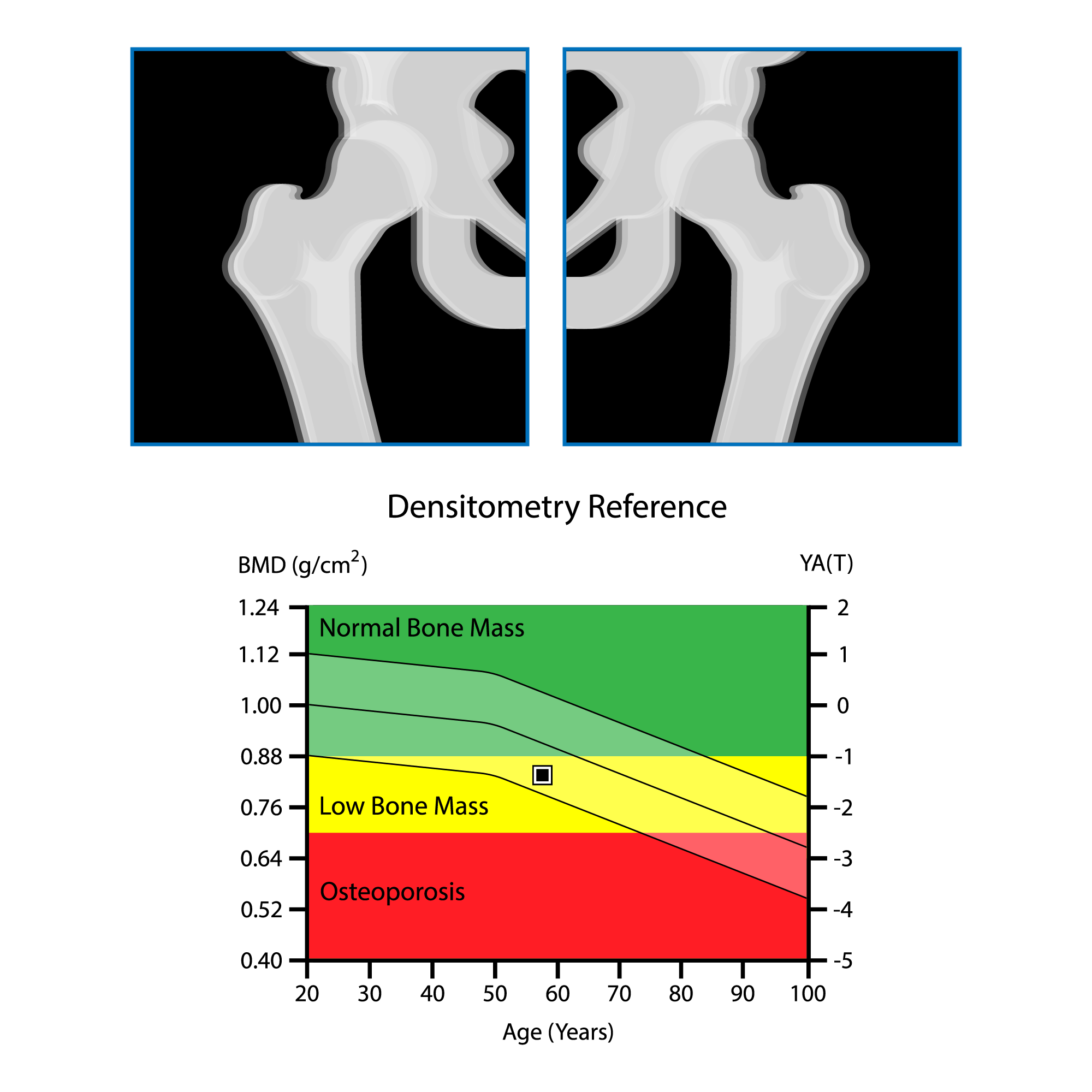
骨密度検査
DXA(デキサ:骨密度測定)と呼ばれる検査で、骨密度測定の標準法であり、骨粗鬆症診断の中心となる検査です。
測定部位は腰椎や大腿骨などの、骨粗鬆症に伴う骨折の主要部位で、エネルギーの異なる2種類のX線を用いて測定します。
測定結果に基づいて以下の項目を算出します。
|
|
骨の単位面積あたりのミネラル量で、骨粗鬆症診断の基本となる指標です。 |
|
若年成人平均比(YAM) |
若年成人(通常20〜40歳前後)の平均骨密度を100%としたときの割合です。80%未満で骨減少あり、70%未満で骨粗鬆症と評価されます。 |
|
Tスコア |
若年成人の平均骨密度からどれくらい離れているかを表した値です。 |
|
Zスコア |
同年代・同性の平均骨密度からどれくらい離れているかを表した値です。 |
|
骨ミネラル量(BMC) |
骨に含まれるミネラル量そのものです。 |
健診やクリニックなどでは、しばしば QUS(超音波骨密度測定) という、かかとの骨に超音波を当てて評価する簡易的な骨密度検査が行われます。
これは骨粗鬆症のスクリーニングには一定の有用性があるものの、確定診断では通常 DXA法 による骨密度測定が求められます。
血液検査
骨粗鬆症の背景にある病気の評価・治療方針の決定・病状評価のために血液検査を行うことがあります
血液検査の各項目の意義を確認してみましょう。
|
|
骨の主要な構成成分であり、骨代謝に直接関わります。 |
|
リン |
リンも骨の主要成分を構成します。 特にカルシウムとの組み合わせで骨代謝異常の原因検索に重要です。 |
|
ビタミンD |
ビタミンDは腸管からのカルシウム吸収を促進し、骨代謝を調節する重要なホルモンです。 高齢者ではビタミンD欠乏が比較的よく認められるため、重要な評価項目です。 |
|
腎機能 |
腎臓には といった骨代謝にとって重要な働きがあり、腎機能低下に陥ると骨代謝に異常をきたして、骨折リスクが高まります。 |
|
甲状腺機能 |
甲状腺ホルモン体の中で様々な代謝を調節しています。 を来したり、甲状腺機能低下症では代謝低下の影響で、 などをきたすなどすることで、骨粗鬆症のリスクを高めます。 |
骨代謝マーカー
骨は作っては壊すという骨代謝を行っているのでした。
骨代謝マーカーは、血液検査で測定する骨代謝の状態の指標で、現在臨床で頻用される代表的なものに、BAP・P1NP・TRACP-5bがあります。
これらを組み合わせることで、現状の推定が可能になります。
|
|
|
|
|
|---|---|---|---|
|
↑ |
↑ |
高回転型 |
閉経後骨粗鬆症、甲状腺機能亢進症、骨折治癒期など |
|
↓ |
↓ |
低回転型 |
加齢骨粗鬆症、長期ビスホスホネート治療、低骨代謝状態 |
|
↑ |
↓ |
骨形成優位 |
骨形成薬治療(テリパラチドなど) |
|
↓ |
↑ |
骨吸収優位 |
閉経初期、骨粗鬆症進行期など |
骨折リスクの評価
正確には「検査」ではなく、「ツール」といったほうが適切でしょう。
骨折リスクには年齢・性別・骨折歴など多数の因子が関与していますが、FRAX®というツールで定量化できます。
FRAX®を用いると「今後10年間の主要骨粗鬆症性骨折、および大腿骨近位部骨折の発生確率」を算出でき、多因子が関わる骨折リスクを定量化して、治療方針の策定に役立ちます。
一部の重要な骨折リスクの拾い上げができてない点に留意が必要ですが、多くのケースで適切に評価可能です。
骨粗鬆症の治療
骨粗鬆症の治療は
を組み合わせて行います。
生活習慣の改善
「骨を作るのにカルシウムが必要」ということは、一般常識に近い科学的事実であり、牛乳や小魚などカルシウムを多く含む食品を摂取することは有用です。
また、口から摂取したカルシウムが効率よく体内に吸収されるためには、ビタミンDが重要な役割を果たします。
ビタミンDは食事から摂取されるほか、日光(紫外線)を浴びることで皮膚でも合成されます。
そのため、ビタミンDを多く含む食品の摂取や、適度な日光浴も大切です。
さらに、骨を丈夫に保つためには、骨に適度な負荷がかかることも重要です。
例えば宇宙ステーションのような無重力環境では、地上に比べて骨にかかる荷重が大きく低下するため、骨量が急速に減少することが知られています。
これを防ぐため、宇宙飛行士は毎日運動を行っています。
日常生活でも、歩行など骨に適度な荷重がかかる運動を意識するとよいでしょう。
カルシウムを多く含む食品
ビタミンDを多く含む食品
適度な運動
薬物療法
骨折リスクが高い場合、ライフステージや併存症などに合わせて、薬物療法を行います。
骨粗鬆症治療薬には作用機序によって骨吸収抑制薬・骨形成促進薬・骨形成促進薬+骨吸収抑制薬などに分類され、骨折リスクなどに応じて使い分けられます。
骨吸収抑制薬
骨形成促進薬
骨形成促進+骨吸収抑制薬
|
薬剤 |
|
|
特徴 |
|
|---|---|---|---|---|
|
|
↓ |
骨表面に結合して破骨細胞の働きを阻害し、骨吸収を抑制します。 |
ボナロン、ベネット、ボノテオ、ボンビバ | |
|
|
↓ |
骨で女性ホルモン(エストロゲン)様の作用を示し、破骨細胞の活性化を抑制することで骨吸収を抑制します。 |
エビスタ、ビビアント | |
|
|
↓ |
破骨細胞の形成・活性化に関与する RANKL という物質の働きを阻害することで破骨細胞を抑制し、骨吸収を防ぎます。 |
プラリア | |
|
|
↑ |
副甲状腺ホルモン(PTH)の作用を利用した薬剤で、間欠的に使用することで骨芽細胞を活性化し、骨形成を促進します。 |
フォルテオ、テリボン | |
|
|
↑ |
↓ |
骨細胞が分泌するスクレロスチンという骨形成抑制因子をを阻害します。 |
イベニティ |
骨粗鬆症の予防
骨粗鬆症の予防には、以下のような生活習慣が望ましいと考えられます。
望ましい習慣
避けるべき習慣
骨量は20歳代でピーク(最大骨量)に達し、その後は加齢とともに減少していくため、若い頃から上述の生活習慣を意識するのも大事なポイントです。

昨今の美容意識の高まりから、過度のダイエットが取り沙汰されることがあります。
過度にならず、適切な範囲にとどまるようご留意下さい。
よくあるご質問(FAQ)
女性に多い病気ですが、男性でも起こります。
特に高齢男性では骨折のリスクが高くなるため注意が必要です。
骨密度だけでなく、年齢や骨折歴などを総合的に評価して治療方針を決定します。
完全に元の骨に戻すことは難しいですが、適切な治療により骨折リスクを大きく下げることができます。
骨粗鬆症そのものでは初期に自覚症状がないことが少なくありません。ただし、背骨の圧迫骨折などを起こすと、背中や腰の痛み、身長低下、背中の曲がりなどがみられることがあります。
標準的にはDXA(デキサ)という検査で、腰椎や大腿骨の骨密度を測定します。検査時間は短く、被ばく量もごくわずかです。
カルシウム摂取は大切ですが、それだけで十分とはいえません。ビタミンD、適度な運動、日光浴、禁煙、過度の飲酒を避けることなども重要です。
女性では閉経後から増え、50歳頃から進み始めるとされています。男性では65歳頃から徐々に増えるとされます。
はい。骨粗鬆症は薬物療法が中心となる慢性疾患であり、内科では骨密度だけでなく、甲状腺・副甲状腺・腎臓、生活習慣病や薬剤の影響も含めて総合的に評価できます。


